Powiązane artykuły
Czytaj całość-
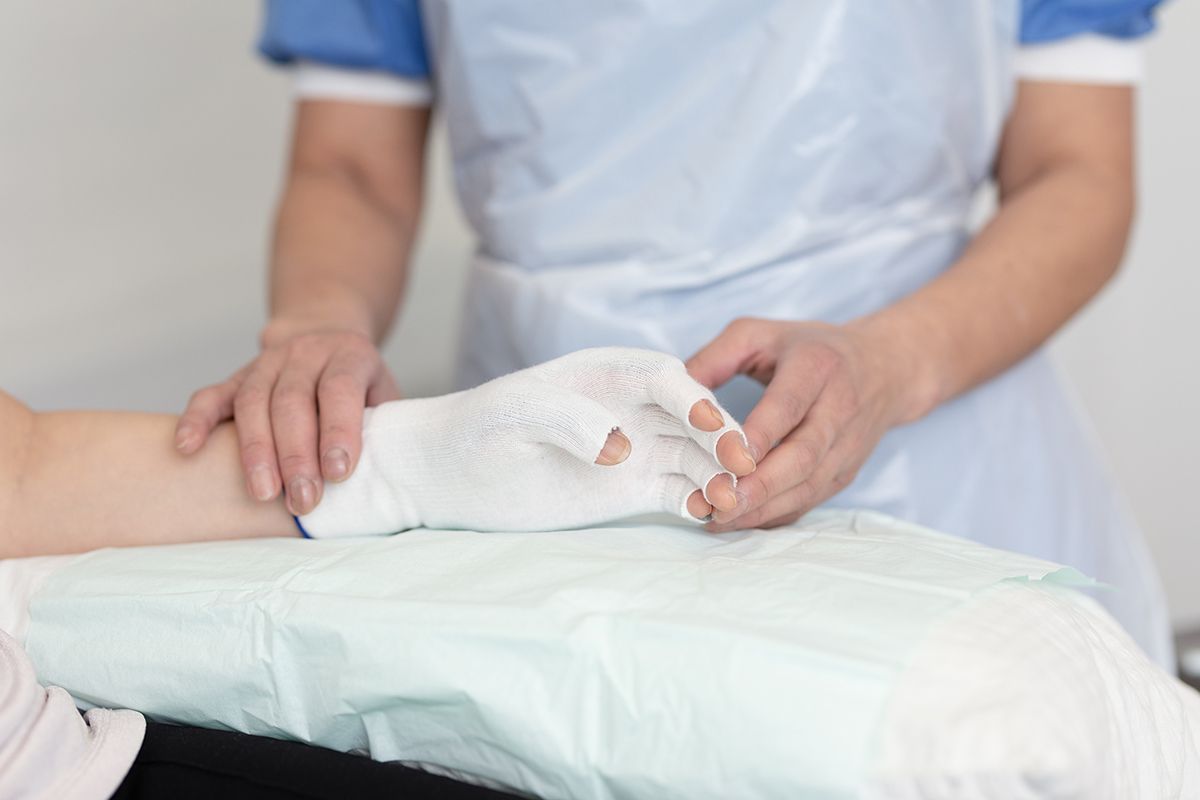
Wound care | 2 min read Zapobieganie oparzeniom i udzielanie pierwszej pomocy
W Mölnlycke pracujemy nad zwiększaniem świadomości i zmniejszaniem skutków oparzeń. Możesz stać się częścią tego ruchu, dowiadując się więcej o tym, jak postępować, gdy dojdzie do oparzenia i jak uniknąć oparzeń. Skoncentruj się na środkach pierwszej pomocy Odpowiednie środki pierwszej pomocy pomagają ograniczyć ból i uszkodzenia skóry2 spowodowane oparzeniami. Zatrzymaj proces spalania: Usuń źródło oparzenia i przenieś osobę w bezpieczne miejsce Usuń całą spaloną odzież i biżuterię, jeśli spowoduje to zwężenie Schłodzić oparzenie chłodną lub letnią bieżącą wodą przez 20 minut tak wcześnie, jak to możliwe po urazie, w ciągu 3 godzin. Nigdy nie używaj lodu, lodowatej wody ani żadnych kremów ani tłustych substancji, takich jak masło Przykryj oparzenie luźno nieprzylegającym prostym opatrunkiem lub folią spożywczą Utrzymuj osobę w cieple: Owiń ciało czystym, suchym kocem Zasięgnij porady lekarza [Pobierz] wypalenia infografiki Oparzeniom można zapobiec Oparzenia mogą przydarzyć się każdemu, w dowolnym miejscu i czasie. Należy jednak pamiętać, że oparzeniom można zapobiec i można podjąć kilka prostych środków, aby zapobiec oparzeniom i oparzeniom: Obniż temperaturę w kranach z ciepłą wodą Gorące napoje należy trzymać z dala od krawędzi stołu/blatu, w miejscu niedostępnym dla małych dzieci Ustanów "strefę wolną od dzieci" o długości co najmniej 1 metra wokół kuchenki i miejsc, w których przygotowuje się i przenosi gorące jedzenie lub napoje Użyj czajnika z krótkim przewodem, aby nie zwisał z krawędzi blatu, gdzie można go chwycić Nie pij gorących płynów przez słomkę Obróć uchwyty patelni do wewnątrz Więcej wskazówek dotyczących zapobiegania oparzeniom można znaleźć na plakacie zapobiegającym oparzeniom: [Pobierz] plakat z oparzeniami
-

Wound care | 2 min read Międzynarodowy Panel Ekspertów ds. Technologii Opatrunków Ran
Wyzwanie W leczeniu ran nie ma obecnie ustandaryzowanego sposobu oceny opatrunków. Chociaż istnieją normy testowe dotyczące opatrunków do leczenia ran, są one ograniczone i nie zawsze mają znaczenie kliniczne. Pod uwagę brane są różne parametry działania opatrunku, ale nie są one kompleksowe i nie zawsze odzwierciedlają skuteczność w praktyce klinicznej. Może to prowadzić do konsekwencji w opiece i zużyciu zasobów – ryzyka pogorszenia stanu ran, opóźnionego gojenia i obniżenia jakości życia, a także nadmiernych wydatków. Nasza wizja Zapewnienie wglądu w potrzeby oraz promowanie spójnego i ustandaryzowanego podejścia do oceny, wyboru i zakupu opatrunków piankowych z obramowaniem do leczenia i leczenia ran. Prace te powinny przyczynić się do opracowania całościowych i mierzalnych parametrów wydajności w celu optymalizacji wyników klinicznych i efektywności kosztowej oraz poprawy jakości opieki Nasz cel Naszym celem jest wzmocnienie pozycji klinicystów, decydentów, nabywców, pacjentów i nieformalnych opiekunów w podejmowaniu bardziej świadomych, istotnych klinicznie decyzji w celu poprawy jakości życia osób żyjących z ranami oraz poprawy wyników klinicznych i ekonomicznych w zakresie zdrowia, w oparciu o najlepsze dostępne dowody. [Sekcja kolumny tekstu sformatowanego] iWDT
-
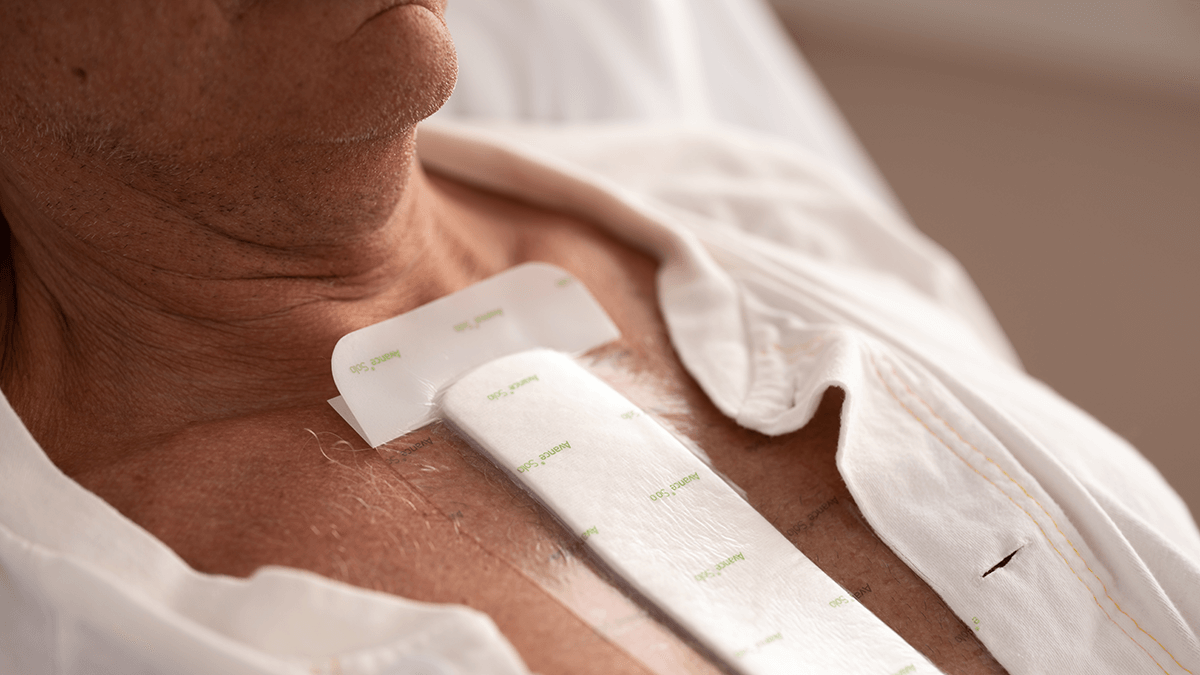
Wound care | 6 min read Opatrunki pooperacyjne i niezakłócone gojenie się nacięć
Skuteczna opieka pooperacyjna po nacięciu ma kluczowe znaczenie dla zapewnienia optymalnego gojenia się ran i zminimalizowania powikłań, takich jak zakażenia miejsca operowanego (SSI) i chirurgiczne rozejście się rany (SWD). Kluczowym elementem tej pielęgnacji jest dobór odpowiednich opatrunków, które zapewniają długi czas noszenia oraz przyjęcie protokołu zmiany opatrunku, który wspiera niezakłócone gojenie (UWH). W tym artykule omówiono wyniki serii międzynarodowych spotkań konsensusu, podkreślając najlepsze praktyki w zakresie pielęgnacji nacięć oraz wyboru opatrunku i protokołu pielęgnacji w celu ułatwienia UWH. Zrozumienie niezakłóconego gojenia się ran (UWH) Niezakłócone gojenie się ran odnosi się do procesu, w którym nacięcie chirurgiczne goi się bez niepotrzebnych zakłóceń lub zakłóceń. Utrzymanie stabilnego środowiska rany jest niezbędne, ponieważ częste zmiany opatrunku lub zakłócenia zewnętrzne mogą utrudniać naturalny proces gojenia, zwiększać ryzyko infekcji i przyczyniać się do dyskomfortu pacjenta. Celem jest stworzenie warunków, które pozwolą ranie skutecznie przejść przez normalne etapy gojenia. Promowanie UWH i kwestionowanie rytualnych zmian ubioru Tradycyjne protokoły zmiany opatrunku polegają na zmianie opatrunków zgodnie z harmonogramem, niezależnie od tego, czy zmiana jest potrzebna, czy nie. Może to zakłócić gojenie się ran, potencjalnie spowalniając lub całkowicie zatrzymując gojenie. Naruszenie rany naraża rany pooperacyjne na zakażenie i zwiększa ryzyko powierzchownego zakażenia miejsca operowanego (SSI). Protokoły pooperacyjnej zmiany opatrunku muszą ulec zmianie, aby odzwierciedlić zmieniające się zrozumienie kliniczne. Jednocześnie gojenie pooperacyjne może przynieść korzyści dzięki ponownemu przemyśleniu wyboru opatrunku postop. Tradycyjnie, leczenie ran pooperacyjnych jest zdominowane przez konwencjonalne opatrunki, zwykle składające się z włókniny z klejem akrylowym i podkładki absorpcyjnej. Opatrunki te mają tendencję do słabego wchłaniania, nie mają funkcji barierowej i często powodują bolesne uszkodzenia skóry. Ten rodzaj opatrunku jest stosowany od dziesięcioleci wraz z tradycyjnymi protokołami i praktykami rytualnymi. Wytyczanie ścieżki do niezakłóconego uzdrowienia Promowanie UWH oznacza kwestionowanie podejścia "zawsze tak się robiło", które nadaje priorytet częstym zmianom opatrunków wymuszonym przez opatrunki o niskiej absorpcji. W szerszej perspektywie, w tym całkowity koszt opieki i komfort pacjenta, tradycyjny sposób zmiany opatrunku może prowadzić do ryzyka zakażenia, wyższych kosztów opieki zarówno materialnej, jak i czasu lekarza, zaburzonego i opóźnionego gojenia oraz dyskomfortu i bólu pacjenta. Jak jednak powinien wyglądać protokół opatrunku pooperacyjnego? Czego należy wymagać od opatrunku pooperacyjnego? Uzgodnione zalecenia dotyczące pielęgnacji nacięć Tego rodzaju pytania zostały omówione przez zespół starszych chirurgów, którzy zebrali się, aby zapytać, w jaki sposób można lepiej radzić sobie z wyzwaniami związanymi z opatrunkiem pooperacyjnym. Wnioski zostały opublikowane w artykule pt. "Pielęgnacja nacięć i wybór opatrunku w ranach chirurgicznych: wyniki międzynarodowego spotkania chirurgów". Oprócz skupienia się na znaczeniu niezakłóconego gojenia się ran, międzynarodowa grupa konsensusu podkreśliła również pilną potrzebę ponownego przemyślenia protokołów opatrunków postop w celu optymalnego gojenia. Spotkania konsensusu przyniosły cenne informacje na temat najlepszych praktyk w zakresie pielęgnacji po nacięciach: Optymalizacja przedoperacyjna: Ocena i optymalizacja czynników związanych z pacjentem, takich jak odżywianie, kontrola glikemii i rzucenie palenia, w celu zwiększenia potencjału leczniczego. Technika aseptyczna: Stosuj ścisłe techniki aseptyczne podczas operacji, aby zminimalizować zanieczyszczenie. Sposób nakładania opatrunku: Opatrunki należy nakładać w sposób zapewniający pełne pokrycie nacięcia bez naprężeń, zapobiegając potencjalnym punktom wchodzenia patogenów. Monitorowanie i ocena: Regularnie oceniaj ranę pod kątem oznak infekcji lub innych powikłań, ale unikaj niepotrzebnych zmian opatrunku, jeśli opatrunek pozostaje nienaruszony, a poziom wysięku można kontrolować. Konsensus wykazał, że opatrunki są zmieniane zbyt często i powinny być zmieniane tylko wtedy, gdy istnieje klinicznie istotny powód, aby to zrobić, taki jak nasycony lub nietrzymający opatrunek, nadmierne krwawienie, podejrzenie infekcji lub potencjalne rozejście się. W przeciwnym razie pozostaw opatrunek na miejscu – w spokoju. Edukacja pacjenta: Edukowanie pacjentów na temat objawów infekcji, właściwej pielęgnacji ran oraz znaczenia minimalizowania zakłóceń w miejscu rany. Pacjenci często mają z góry przyjęte wyobrażenia na temat tego, jak często należy zmieniać opatrunek, tj. zbyt często, a także odniosą korzyści z poznania wartości niezakłóconego gojenia. Klinicyści powinni dzielić się z pacjentami przesłankami i korzyściami płynącymi z niezakłóconego gojenia i być w stanie skutecznie komunikować te powody. Uwarunkowania regionalne Chociaż te ogólne zasady mają szerokie zastosowanie, regionalne różnice w praktykach opieki zdrowotnej, populacjach pacjentów i czynnikach środowiskowych oznaczają, że potrzebne są lokalnie dostosowane podejścia do opieki nad nacięciami. Na przykład w regionach o wyższych temperaturach otoczenia preferowane mogą być opatrunki o zwiększonej oddychalności, aby zapobiec gromadzeniu się wilgoci. Należy również wziąć pod uwagę praktyki kulturowe i preferencje pacjentów, aby zapewnić przestrzeganie protokołów opieki. Idealny protokół opatrunku pooperacyjnego Światowa Unia Towarzystw Leczniczych (WUWHS) zaleca stosowanie opatrunku, który pozwala na długi czas noszenia, aby zapewnić niezakłócone gojenie. Ponieważ istniejące protokoły zmiany opatrunku mogą w dużym stopniu zależeć od rutyny, rytuału i nawyku, celem jest zmiana sposobu myślenia, aby odejść od zaplanowanych zmian opatrunku w kierunku promowania niezakłóconego gojenia dzięki zmianom opatrunku w oparciu o potrzeby kliniczne. Oprócz odejścia od rytualnej zmiany opatrunku, ważne są również potrzeby i preferencje pacjentów. Jest to ważne w opiece po nacięciu pooperacyjnym, która ma swoje własne potrzeby kliniczne. Należy wziąć pod uwagę indywidualne potrzeby i preferencje, rodzaj i stan rany oraz odpowiedni dobór opatrunku. Rola doboru opatrunku w UWH Wybór odpowiedniego opatrunku ma kluczowe znaczenie dla wspierania UWH. Idealny opatrunek pooperacyjny powinien: Ochrona przed zanieczyszczeniem: Działa jako bariera dla zewnętrznych patogenów, zmniejszając ryzyko wystąpienia SSI. Radzenie sobie z wysiękiem: Skutecznie wchłania i zatrzymuje wysięk z rany, zapobiegając maceracji i utrzymując wilgotne środowisko gojenia. Promuj wilgotne środowisko: Ułatw czynności komórkowe niezbędne do gojenia, utrzymując wilgotne łożysko rany. Minimalizacja zmian opatrunku: Pozostaje skuteczna przez dłuższy czas, zmniejszając potrzebę częstych zmian, a tym samym minimalizując zakłócenia rany. Zwiększ komfort pacjenta: Są wygodne w noszeniu i łatwe do zakładania i zdejmowania, zmniejszając uraz rany i otaczającej skóry. Zaawansowane opatrunki na rany zostały zaprojektowane z myślą o długotrwałej ochronie i komforcie, co czyni je idealnymi opatrunkami pooperacyjnymi. Niezakłócone gojenie: cel nowoczesnej opieki pooperacyjnej po nacięciu Niezakłócone gojenie się ran jest podstawowym celem nowoczesnej opieki pooperacyjnej po nacięciach. Dobierając odpowiednie opatrunki i stosując się do najlepszych praktyk skoncentrowanych na niezakłóconym gojeniu się ran, pracownicy służby zdrowia mogą stworzyć optymalne środowisko gojenia się nacięć, zmniejszyć ryzyko powikłań i poprawić wyniki leczenia pacjentów. Ciągła edukacja, zaangażowanie pacjentów i uwzględnianie czynników regionalnych są niezbędnymi elementami skutecznych strategii zarządzania nacięciami.
-

Wound care | 6 min read Opatrunki pooperacyjne i niezakłócone gojenie się nacięć
Skuteczna opieka pooperacyjna po nacięciu ma kluczowe znaczenie dla zapewnienia optymalnego gojenia się ran i zminimalizowania powikłań, takich jak zakażenia miejsca operowanego (SSI) i chirurgiczne rozejście się rany (SWD). Kluczowym elementem tej pielęgnacji jest dobór odpowiednich opatrunków, które zapewniają długi czas noszenia oraz przyjęcie protokołu zmiany opatrunku, który wspiera niezakłócone gojenie (UWH). W tym artykule omówiono wyniki serii międzynarodowych spotkań konsensusu, podkreślając najlepsze praktyki w zakresie pielęgnacji nacięć oraz wyboru opatrunku i protokołu pielęgnacji w celu ułatwienia UWH. Zrozumienie niezakłóconego gojenia się ran (UWH) Niezakłócone gojenie się ran odnosi się do procesu, w którym nacięcie chirurgiczne goi się bez niepotrzebnych zakłóceń lub zakłóceń. Utrzymanie stabilnego środowiska rany jest niezbędne, ponieważ częste zmiany opatrunku lub zakłócenia zewnętrzne mogą utrudniać naturalny proces gojenia, zwiększać ryzyko infekcji i przyczyniać się do dyskomfortu pacjenta. Celem jest stworzenie warunków, które pozwolą ranie skutecznie przejść przez normalne etapy gojenia. Promowanie UWH i kwestionowanie rytualnych zmian ubioru Tradycyjne protokoły zmiany opatrunku polegają na zmianie opatrunków zgodnie z harmonogramem, niezależnie od tego, czy zmiana jest potrzebna, czy nie. Może to niepotrzebnie zakłócić gojenie się ran, potencjalnie spowalniając lub całkowicie zatrzymując gojenie. Naruszenie rany naraża rany pooperacyjne na ryzyko zakażenia i zwiększa ryzyko zakażenia powierzchownego miejsca operowanego (SSI). Protokoły pooperacyjnej zmiany opatrunku muszą ulec zmianie, aby odzwierciedlić zmieniające się zrozumienie kliniczne. Jednocześnie gojenie pooperacyjne może przynieść korzyści dzięki ponownemu przemyśleniu wyboru opatrunku postop. Tradycyjnie, leczenie ran pooperacyjnych jest zdominowane przez konwencjonalne opatrunki, zwykle składające się z włókniny z klejem akrylowym i podkładki absorpcyjnej. Opatrunki te mają tendencję do słabego wchłaniania, nie mają funkcji barierowej i często powodują bolesne uszkodzenia skóry. Ten rodzaj opatrunku jest stosowany od dziesięcioleci wraz z tradycyjnymi protokołami i praktykami rytualnymi. Wytyczanie ścieżki do niezakłóconego uzdrowienia Promowanie UWH oznacza kwestionowanie podejścia "zawsze tak się robiło", które nadaje priorytet częstym zmianom opatrunków wymuszonym przez opatrunki o niskiej absorpcji. W szerszej perspektywie, w tym całkowity koszt opieki i komfort pacjenta, tradycyjny sposób zmiany opatrunku może prowadzić do ryzyka zakażenia, wyższych kosztów opieki zarówno materialnej, jak i czasu lekarza, zaburzonego i opóźnionego gojenia oraz dyskomfortu i bólu pacjenta. Jak jednak powinien wyglądać protokół opatrunku pooperacyjnego? Czego należy wymagać od opatrunku pooperacyjnego? Uzgodnione zalecenia dotyczące pielęgnacji nacięć Tego rodzaju pytania zostały omówione przez zespół starszych chirurgów, którzy zebrali się, aby zapytać, w jaki sposób można lepiej radzić sobie z wyzwaniami związanymi z opatrunkiem pooperacyjnym. Wnioski zostały opublikowane w artykule pt. "Pielęgnacja nacięć i wybór opatrunku w ranach chirurgicznych: wyniki międzynarodowego spotkania chirurgów". Oprócz skupienia się na znaczeniu niezakłóconego gojenia się ran, międzynarodowa grupa konsensusu podkreśliła również pilną potrzebę ponownego przemyślenia protokołów opatrunków postop w celu optymalnego gojenia. Spotkania konsensusu przyniosły cenne informacje na temat najlepszych praktyk w zakresie pielęgnacji po nacięciach: Optymalizacja przedoperacyjna: Ocena i optymalizacja czynników związanych z pacjentem, takich jak odżywianie, kontrola glikemii i rzucenie palenia, w celu zwiększenia potencjału leczniczego. Technika aseptyczna: Stosuj ścisłe techniki aseptyczne podczas operacji, aby zminimalizować zanieczyszczenie. Sposób nakładania opatrunku: Opatrunki należy nakładać w sposób zapewniający pełne pokrycie nacięcia bez naprężeń, zapobiegając potencjalnym punktom wchodzenia patogenów. Monitorowanie i ocena: Regularnie oceniaj ranę pod kątem oznak infekcji lub innych powikłań, ale unikaj niepotrzebnych zmian opatrunku, jeśli opatrunek pozostaje nienaruszony, a poziom wysięku można kontrolować. Konsensus wykazał, że opatrunki są zmieniane zbyt często i powinny być zmieniane tylko wtedy, gdy istnieje klinicznie istotny powód, aby to zrobić, taki jak nasycony lub nietrzymający opatrunek, nadmierne krwawienie, podejrzenie infekcji lub potencjalne rozejście się. W przeciwnym razie pozostaw opatrunek na miejscu – w spokoju. Edukacja pacjenta: Edukowanie pacjentów na temat objawów infekcji, właściwej pielęgnacji ran oraz znaczenia minimalizowania zakłóceń w miejscu rany. Pacjenci często mają z góry przyjęte wyobrażenia na temat tego, jak często należy zmieniać opatrunek, tj. zbyt często, a także odniosą korzyści z poznania wartości niezakłóconego gojenia. Klinicyści powinni dzielić się z pacjentami przesłankami i korzyściami płynącymi z niezakłóconego gojenia i być w stanie skutecznie komunikować te powody. Uwarunkowania regionalne Chociaż te ogólne zasady mają szerokie zastosowanie, regionalne różnice w praktykach opieki zdrowotnej, populacjach pacjentów i czynnikach środowiskowych oznaczają, że potrzebne są lokalnie dostosowane podejścia do opieki nad nacięciami. Na przykład w regionach o wyższych temperaturach otoczenia preferowane mogą być opatrunki o zwiększonej oddychalności, aby zapobiec gromadzeniu się wilgoci. Należy również wziąć pod uwagę praktyki kulturowe i preferencje pacjentów, aby zapewnić przestrzeganie protokołów opieki. Idealny protokół opatrunku pooperacyjnego Światowa Unia Towarzystw Leczniczych (WUWHS) zaleca stosowanie opatrunku, który pozwala na długi czas noszenia, aby zapewnić niezakłócone gojenie. Ponieważ istniejące protokoły zmiany opatrunku mogą w dużym stopniu zależeć od rutyny, rytuału i nawyku, celem jest zmiana sposobu myślenia, aby odejść od zaplanowanych zmian opatrunku w kierunku promowania niezakłóconego gojenia dzięki zmianom opatrunku w oparciu o potrzeby kliniczne. Oprócz odejścia od rytualnej zmiany opatrunku, ważne są również potrzeby i preferencje pacjentów. Jest to ważne w opiece po nacięciu pooperacyjnym, która ma swoje własne potrzeby kliniczne. Należy wziąć pod uwagę indywidualne potrzeby i preferencje, rodzaj i stan rany oraz odpowiedni dobór opatrunku. Rola doboru opatrunku w UWH Wybór odpowiedniego opatrunku ma kluczowe znaczenie dla wspierania UWH. Idealny opatrunek pooperacyjny powinien: Elastyczny (nie krępuje ruchów pacjenta), zapewnia elastyczność, aby uniknąć ściągania skóry lub powstawania pęcherzy (np. szczególnie nad stawami kolanowymi) Dobrze przylega do skóry po aplikacji, nawet jeśli rana została zdezynfekowana krótko wcześniej Chłonny, zdolny do radzenia sobie z wysiękiem Ochrona skóry (np. zmniejszenie ryzyka pęcherze lub podrażnienie, nie nadmiernie, kleju) Wodoodporność: zapewnia dobrą funkcję uszczelnienia/bariery i umożliwia pacjentowi wzięcie prysznica Wyeliminować martwą przestrzeń między opatrunkiem a raną. Zaawansowane opatrunki na rany zostały zaprojektowane z myślą o długotrwałej ochronie i komforcie, co czyni je idealnymi opatrunkami pooperacyjnymi. Niezakłócone gojenie: cel nowoczesnej opieki pooperacyjnej po nacięciu Niezakłócone gojenie się ran jest podstawowym celem nowoczesnej opieki pooperacyjnej po nacięciach. Wybierając odpowiednie opatrunki i stosując się do najlepszych praktyk skoncentrowanych na niezakłóconym gojeniu się ran, pracownicy służby zdrowia mogą stworzyć optymalne środowisko gojenia się nacięć, zmniejszyć ryzyko powikłań i poprawić wyniki leczenia pacjentów. Ciągła edukacja, zaangażowanie pacjentów i uwzględnianie czynników regionalnych są niezbędnymi elementami skutecznych strategii zarządzania nacięciami.
-
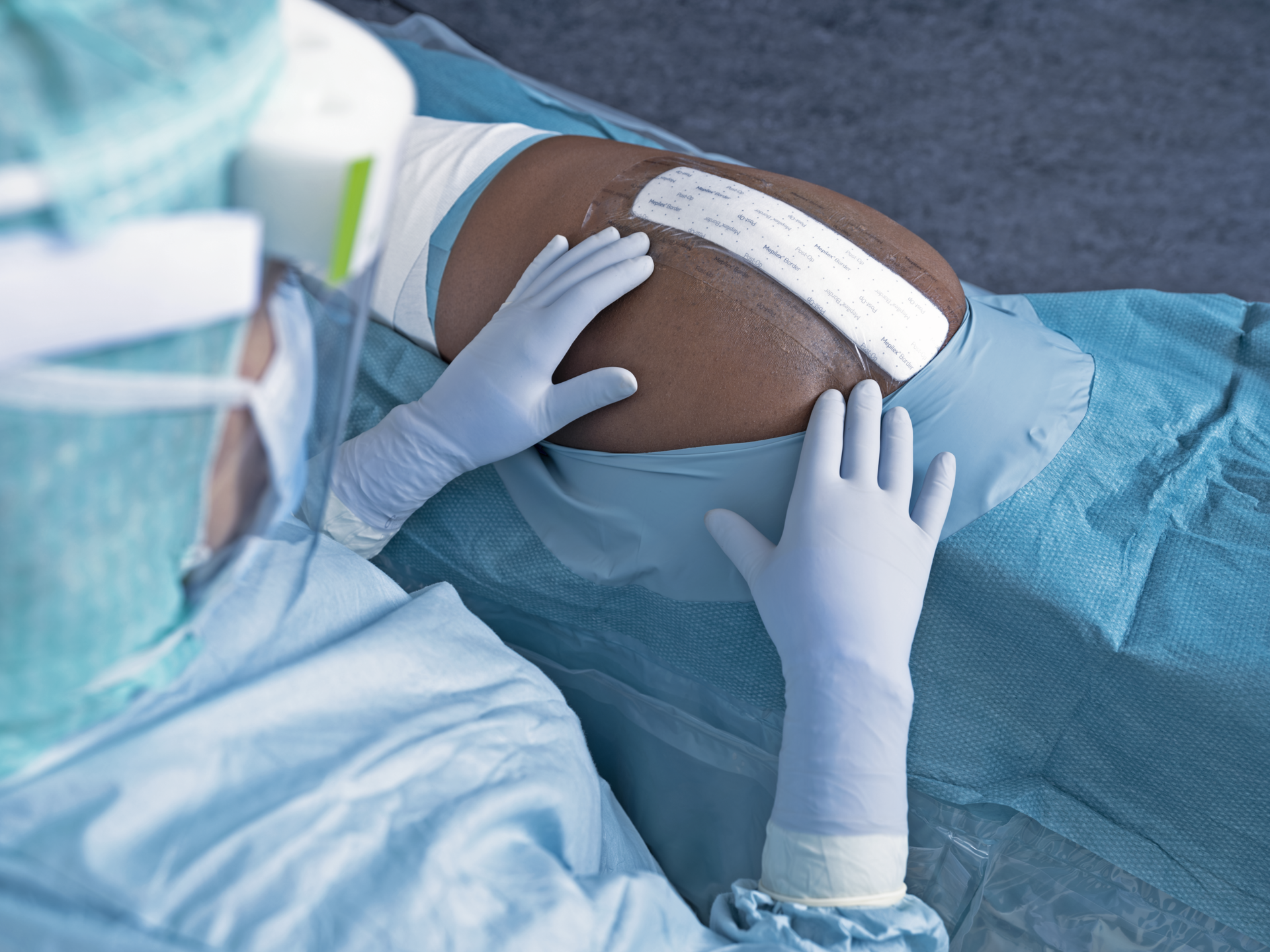
Wound care | 5 min read Nowe podejście do leczenia nacięć chirurgicznych
Rany po nacięciach chirurgicznych, często postrzegane jako rutynowe i proste aspekty rekonwalescencji pooperacyjnej, były często pomijane i niedostatecznie podkreślane w leczeniu ran. To niedopatrzenie może prowadzić do nieoptymalnych wyników leczenia i zwiększonego cierpienia pacjentów, a także wyższych kosztów opieki. Ostatnie spostrzeżenia podkreślają konieczność ponownej oceny opieki nad nacięciami i kluczową rolę wyboru opatrunku w promowaniu skutecznego gojenia. Nacięcia chirurgiczne: Zapomniana rana? W leczeniu ran główny nacisk kładziony jest na rany przewlekłe; Są złożone i mają przedłużone procesy gojenia. W rezultacie rany po nacięciach chirurgicznych, które z definicji są ostre, mogą nie być przedmiotem tak dużej uwagi z klinicznego punktu widzenia. Ta rozbieżność wynika z założenia, że rany chirurgiczne, będąc czyste i kontrolowane chirurgicznie, zagoją się bez tak dużej opieki i interwencji. Jednak ignorowanie starannej pielęgnacji nacięć również stwarza ryzyko, takie jak powikłania, takie jak infekcje miejsca operowanego (SSI) i rozejście się rany. Nowe podejście do leczenia nacięć chirurgicznych Ponowne przemyślenie opieki po nacięciu chirurgicznym opowiada się za zmianą paradygmatu w leczeniu ran po nacięciach chirurgicznych. Kluczową częścią tej zmiany jest koncepcja niezakłóconego gojenia się ran (UWH), która kładzie nacisk na minimalizację ingerencji w miejsce rany w celu zapewnienia optymalnych warunków gojenia. Podejście to polega na doborze odpowiednich opatrunków, które mogą pozostać na miejscu przez dłuższy czas, zmniejszając w ten sposób częstotliwość zmian opatrunków i związane z tym ryzyko odsłonięcia rany i zanieczyszczenia. Wspieranie niezakłóconego gojenia polega na potrzebie stworzenia i utrzymania wilgotnego środowiska dla optymalnego gojenia się ran, zarówno w przypadku ran ostrych, jak i przewlekłych. Przyjęcie koncepcji niezakłóconego gojenia się ran oznacza pozwolenie na nieprzerwany postęp procesu gojenia, nie zakłócanie rany, chyba że jest to absolutnie i klinicznie konieczne2, 3. Opiera się na utrzymaniu stałej temperatury, optymalnego wilgotnego środowiska i utrzymywaniu rany wolnej od czynników zewnętrznych, aby ułatwić prawidłowy proces gojenia się rany. W jaki jednak sposób, dzięki tradycyjnym protokołom leczenia ran i konwencjonalnym opatrunkom, pracownicy służby zdrowia mogą osiągnąć idealny, niezakłócony stan gojenia się ran? Kluczowa rola doboru opatrunku w promowaniu UWH Opieka po nacięciu operacyjnym bezpośrednio po zabiegu chirurgicznym ma kluczowe znaczenie. Konsensus w literaturze2 wskazuje, że opatrunki stosowane na sali operacyjnej powinny pozostawać na swoim miejscu tak długo, jak to możliwe, zmieniane, gdy jest to konieczne klinicznie, a nie w oparciu o nawyki lub protokoły. Możliwość pozostawienia opatrunku pooperacyjnego na miejscu tak długo, jak to możliwe, oznacza, że wybór opatrunku staje się krytyczny. Idealny opatrunek powinien utrzymywać wilgotne środowisko rany, zapewniać izolację termiczną, chronić przed skażeniem bakteryjnym i skutecznie radzić sobie z wysiękiem. Zwykła gaza jest niewystarczająca, ponieważ wymaga częstych zmian i nie ma pojemności ani właściwości długotrwałych zaawansowanych opatrunków. Wykazano, że zaawansowane opatrunki na rany wspomagają potrzebne funkcje, ułatwiając w ten sposób UWH. Utrzymując stabilne i chronione środowisko rany, opatrunki te mogą zmniejszyć ryzyko wystąpienia SSI i sprzyjać skuteczniejszemu gojeniu. Takie opatrunki mogą pozostać na miejscu przez dłuższy czas, zgodnie z zaleceniami, przy użyciu delikatnych klejów, które zapobiegają powstawaniu pęcherzy i urazów wokół rany. Zostały zaprojektowane z myślą o dobrym zarządzaniu i wchłanianiu wysięku oraz umożliwiają pacjentom kąpiel pod prysznicem i swobodny zakres ruchu4. Dowody kliniczne przemawiające za zaawansowanym stosowaniem opatrunków Badania kliniczne wykazały korzyści płynące z zaawansowanych opatrunków w chirurgicznym leczeniu ran. Na przykład dokument Światowej Unii Towarzystw Leczenia Ran (WUWHS) podkreśla, że zaawansowane opatrunki odgrywają kluczową rolę w ochronie ran przed powikłaniami chirurgicznymi podczas procesu gojenia. Opatrunki te nie tylko stanowią barierę przed zanieczyszczeniami zewnętrznymi, ale także tworzą optymalne środowisko dla aktywności komórkowej niezbędnej do gojenia się ran. Względy ekonomiczne i wyniki leczenia pacjentów Podczas gdy zaawansowane opatrunki mogą wiązać się z wyższymi kosztami początkowymi w porównaniu z tradycyjną gazą, ogólny wpływ ekonomiczny okazuje się być niższy koszt opieki, biorąc pod uwagę szerszy obraz. Stosowanie zaawansowanych opatrunków może prowadzić do mniejszej liczby zmian opatrunków, zmniejszenia kosztów pracy ponoszonych przez pracowników służby zdrowia oraz zmniejszenia częstości występowania powikłań wymagających dodatkowego leczenia. Co więcej, lepsze wyniki leczenia pacjentów, takie jak szybszy czas gojenia i mniejszy dyskomfort, przyczyniają się do zwiększenia zadowolenia pacjentów i jakości życia. Wdrażanie najlepszych praktyk w pielęgnacji po nacięciach Optymalizacja opieki po nacięciu chirurgicznym będzie wymagała ponownego przemyślenia opieki nad nacięciami, protokołów opatrunkowych i wyboru opatrunku. Świadczeniodawcy opieki zdrowotnej znajdują się na pierwszej linii frontu i powinni rozważyć następujące najlepsze praktyki: Ocena charakterystyki rany: Oceń rozmiar rany, lokalizację, poziom wysięku i czynniki specyficzne dla pacjenta, aby uzyskać informacje na temat wyboru opatrunku. Wybór odpowiedniego opatrunku: Wybierz opatrunki, które wspierają UWH, utrzymując wilgotne środowisko, kontrolując wysięk i zapewniając barierę dla zanieczyszczeń. Minimalizacja zmian opatrunku: Ogranicz zmiany opatrunku do sytuacji, gdy jest to klinicznie wskazane, np. w przypadku objawów infekcji lub wysycenia opatrunku, aby zmniejszyć zakłócenia środowiska rany. Edukacja pacjenta: Poinformuj pacjentów o znaczeniu UWH, oznakach potencjalnych powikłań oraz konieczności unikania niepotrzebnego zdejmowania i zmiany opatrunku. Monitorowanie i dokumentacja: Regularnie oceniaj ranę i dokumentuj jej postępy, aby zapewnić terminową identyfikację wszelkich problemów i odpowiednie dostosowanie planów opieki. Sprawianie, by pielęgnacja nacięć miała znaczenie Rany po nacięciach chirurgicznych nie powinny już być zapomnianym aspektem leczenia ran. Poprzez ponowne przemyślenie leczenia nacięć i nadanie priorytetu doborowi zaawansowanych opatrunków, które ułatwiają niezakłócone gojenie się ran, pracownicy służby zdrowia mogą poprawić wyniki leczenia pacjentów, zmniejszyć liczbę powikłań i osiągnąć bardziej efektywne wykorzystanie zasobów opieki zdrowotnej.
-
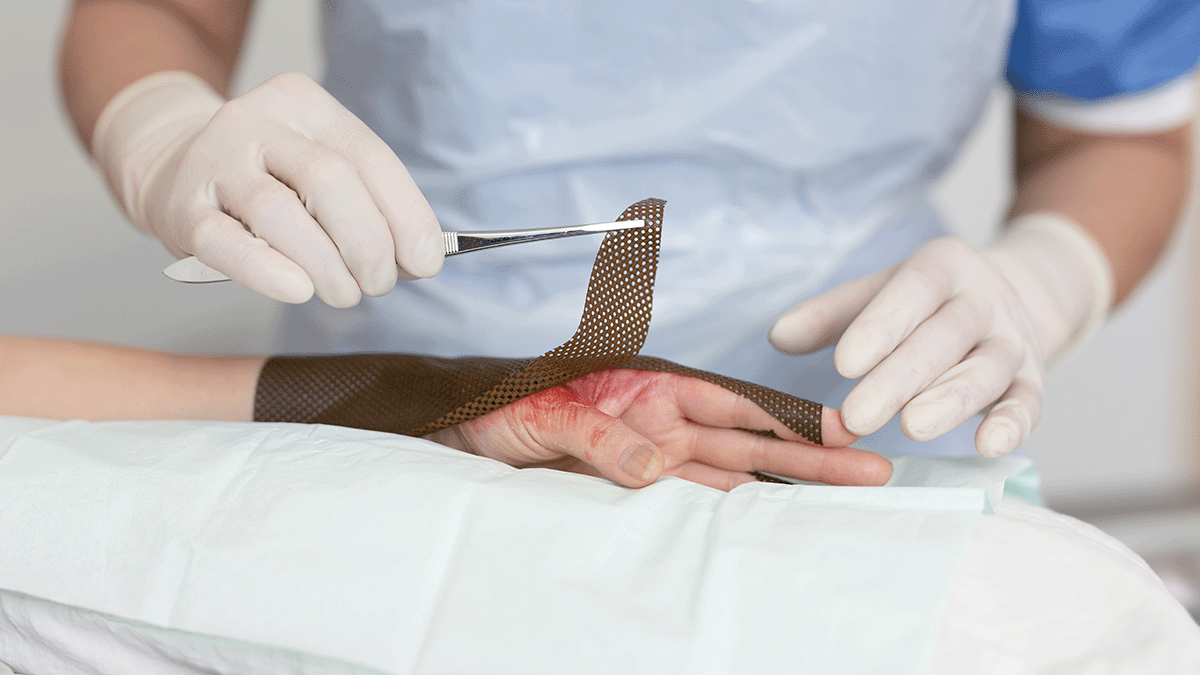
Wound care | 5 min read Opłacalność opatrunków na oparzenia
Zapewnienie opłacalnej opieki nad oparzeniami jest wieloaspektowym wyzwaniem, które wymaga kompleksowej oceny różnych metod leczenia, w szczególności wyboru odpowiednich opatrunków. Wybór opatrunku nie tylko wpływa na trajektorię gojenia, ale może mieć wpływ na całkowity koszt opieki. Dogłębne zrozumienie opłacalności różnych opatrunków na oparzenia ma zasadnicze znaczenie dla optymalizacji wyników leczenia pacjentów przy jednoczesnym utrzymaniu opłacalnej opieki. Zrozumienie postępowania z ranami oparzeniowymi Poważne rany oparzeniowe wymagają złożonego i długotrwałego leczenia, które może obejmować długie pobyty w szpitalu, czasochłonne zabiegi chirurgiczne i niechirurgiczne, leczenie bólu i rehabilitację. Wszystko to wiąże się z kosztami, które powodują, że leczenie oparzeń jest drogie1. Średni koszt leczenia oparzeń w ośrodku leczenia oparzeń jest ponad trzykrotnie wyższy niż średni koszt leczenia oparzeń w szpitalu ogólnym. Złożoność i multidyscyplinarny charakter ran oparzeniowych sprawiają, że są one szczególnie trudne, ponieważ wymagają kompleksowego leczenia, aby zapobiec powikłaniom, takim jak infekcje, opóźnione gojenie i nadmierne blizny. Jednym z kluczowych elementów tego postępowania są opatrunki na oparzenia, które pomagają zapewnić wilgotne środowisko rany, chronią ranę przed zanieczyszczeniami zewnętrznymi i w razie potrzeby dostarczają środki przeciwdrobnoustrojowe. Ale nie wszystkie opatrunki na oparzenia są tworzone jednakowo. W jaki sposób można zmierzyć opłacalność opatrunku na oparzenia? Ocena opłacalności opatrunków na oparzenia Opłacalność opatrunków na oparzenia określa się na podstawie analizy zarówno bezpośrednich, jak i pośrednich kosztów związanych z ich stosowaniem. Koszty bezpośrednie odnoszą się do ceny materiałów eksploatacyjnych używanych przy każdej zmianie opatrunku. Koszty pośrednie obejmują takie czynniki, jak powiązane koszty pracy, długość pobytu w szpitalu, częstość występowania infekcji, konieczność dodatkowego leczenia lub operacji oraz ogólny wpływ na jakość życia pacjenta. W badaniu opublikowanym w czasopiśmie Journal of Burn Care & Research porównano opłacalność opatrunku z miękkiej pianki silikonowej zawierającego srebro z kremem sulfadiazyny srebra u pacjentów z oparzeniami o częściowej grubości2. Randomizowane, wieloośrodkowe badanie wykazało, że opatrunek z pianki silikonowej był bardziej opłacalny, przede wszystkim ze względu na mniejszą częstotliwość zmian opatrunku i niższe związane z tym koszty pracy. Pacjenci leczeni opatrunkiem z pianki silikonowej odczuwali również mniejszy ból i większy komfort, co przyczyniło się do zwiększenia zadowolenia pacjentów i potencjalnie szybszego czasu gojenia. W innym prospektywnym, randomizowanym, kontrolowanym badaniu3 oceniano cztery powszechnie stosowane opatrunki na oparzenia w warunkach ambulatoryjnych. W badaniu oceniano takie czynniki, jak czas gojenia, ból podczas zmiany opatrunku oraz całkowity koszt leczenia. Wyniki uwypukliły znaczne różnice w wydajności i kosztach między opatrunkami, podkreślając znaczenie wyboru opatrunków w oparciu o indywidualne potrzeby pacjenta i specyficzne cechy rany w celu optymalizacji zarówno wyników klinicznych, jak i efektywności kosztowej. Całkowity koszt opieki Określając najbardziej opłacalny opatrunek, ważne jest, aby przyjąć holistyczną perspektywę, która uwzględnia całkowity koszt opieki. Podejście to obejmuje nie tylko ocenę kosztu jednostkowego opatrunku, ale także szerszych skutków ekonomicznych jego stosowania. Na przykład opatrunek, który jest droższy w przeliczeniu na jednostkę, może okazać się bardziej opłacalny w dłuższej perspektywie, jeśli prowadzi do szybszego gojenia, mniejszej liczby powikłań i zmniejszenia potrzeby dodatkowych interwencji lub hospitalizacji. Oznacza to, że niektóre zaawansowane opatrunki mogą wiązać się z wyższymi kosztami początkowymi, ale ich skuteczność w przyspieszaniu gojenia i zapobieganiu powikłaniom może skutkować ogólnymi oszczędnościami. Równoważenie kosztów i wyników klinicznych Zrównoważenie kosztów z wynikami klinicznymi i skutecznością jest coraz częstszym wyzwaniem w opiece zdrowotnej. Rosnący popyt w połączeniu z ograniczeniami finansowymi i zasobami sprawia, że ograniczanie kosztów jest hasłem przewodnim w całym sektorze opieki zdrowotnej. Chociaż koszt jest czynnikiem krytycznym, ograniczanie kosztów nie może być jedynym czynnikiem, który należy wziąć pod uwagę, jeśli koszty krótkoterminowe odciągają uwagę od długoterminowych wyników leczenia pacjentów. Z punktu widzenia zamówień publicznych tańsze opatrunki, wybierane wyłącznie w celu obniżenia kosztów, mogą w dłuższej perspektywie prowadzić do wyższych kosztów, co jest sprzeczne z zasadami opieki zdrowotnej opartej na wartości. Opieka zdrowotna oparta na wartości (VBH) ma na celu osiągnięcie jak najlepszych wyników przy użyciu istniejących zasobów, co wymaga spojrzenia z szerszej perspektywy. Jeśli chodzi o opatrunki, holistyczne podejście do zrozumienia właściwości opatrunku wymaga obliczenia czynników wykraczających poza samą cenę. To znaczy, jaki jest całkowity koszt wyleczenia rany? Inne czynniki, które należy wziąć pod uwagę przy dokonywaniu takich obliczeń, obejmują cechy, takie jak czas noszenia opatrunku, który wpływa na częstotliwość zmiany opatrunku. Mniejsza liczba zmian opatrunków zmniejsza liczbę wymaganych opatrunków i czas, jaki pielęgniarki spędzają na zmianie opatrunków. Ponieważ najtańszy opatrunek niekoniecznie jest tym, który przynosi największą wartość, decyzje dotyczące wyboru opatrunku powinny być zindywidualizowane. W przypadku opatrunków na oparzenia uwzględnienie specyficznych cech rany oparzeniowej, preferencji pacjenta i warunków klinicznych jest ważne dla zrównoważenia kosztów i wyników klinicznych. Kompleksowa opieka nad oparzeniami wymaga uwzględnienia całkowitego kosztu opieki Zapewnienie opłacalnej opieki nad oparzeniami to coś więcej niż tylko powierzchowne obliczenia kosztu jednostkowego. Kompleksowa opieka nad oparzeniami wymaga kompleksowej oceny całkowitych kosztów opieki związanej z różnymi opcjami opatrunku. Biorąc pod uwagę zarówno koszty bezpośrednie, jak i pośrednie, a także skuteczność kliniczną każdego opatrunku, pracownicy służby zdrowia mogą podejmować świadome decyzje, które optymalizują wyniki leczenia pacjentów, zapewniając jednocześnie opłacalne rozwiązania.
-
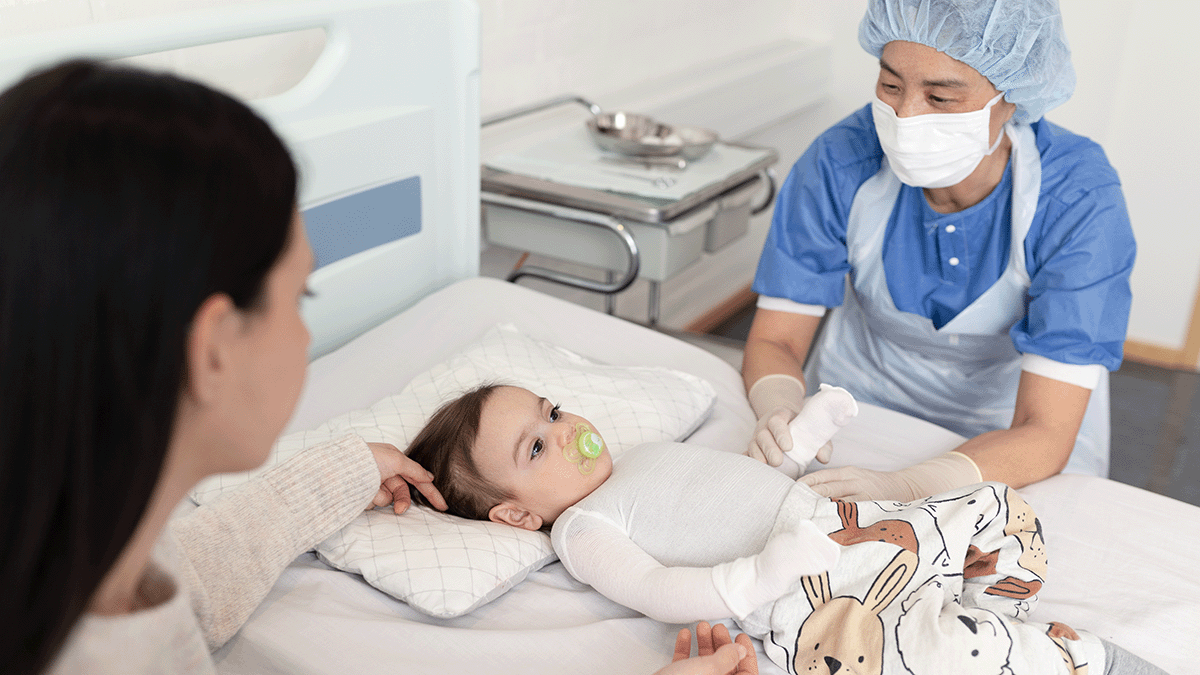
Wound care | 4 min read Opatrunki na oparzenia dla dzieci pacjentów z oparzeniami
Dzieci są szczególnie narażone na oparzenia. Zgodnie z wytycznymi Europejskiego Stowarzyszenia Oparzeń (EBA)1 oparzenia stanowią znaczną część oparzeń u dzieci, co podkreśla potrzebę ukierunkowanej profilaktyki i specjalistycznych strategii opieki. Specjalistyczna opieka we współpracy z opiekunami Opieka nad pacjentami z oparzeniami pediatrycznymi wymaga multidyscyplinarnego podejścia obejmującego wyspecjalizowanych pracowników służby zdrowia ściśle współpracujących z rodzicami i opiekunami. EUNB stwierdza, że taka wspólna opieka jest ważna dla zaspokojenia wyjątkowych potrzeb fizjologicznych i psychologicznych dzieci z oparzeniami. Wyspecjalizowani specjaliści, w tym pediatrzy, pielęgniarki zajmujące się leczeniem oparzeń, psychologowie i fizjoterapeuci, odgrywają integralną rolę w opracowywaniu kompleksowych planów leczenia, zapewniając, że uwzględnione zostaną zarówno medyczne, jak i emocjonalne aspekty powrotu do zdrowia. Psychologiczne skutki oparzeń u dzieci Oparzenia mogą być traumatycznym przeżyciem dla dzieci, często prowadzącym do niepokoju, strachu przed bólem oraz poczucia utraty kontroli i upośledzenia autonomii. Wytyczne EBA podkreślają głęboki wpływ psychologiczny, jaki oparzenia i późniejsze leczenie mogą mieć na młodych pacjentów. Zjawisko to może być spotęgowane przez konieczność hospitalizacji. Dzieci mogą odczuwać zwiększony stres podczas zabiegów, zmian opatrunków i interakcji z nieznanymi środowiskami medycznymi. Sprostanie tym psychologicznym wyzwaniom jest niezbędne do promowania skutecznego leczenia i długoterminowego dobrego samopoczucia. Ocena bólu u dzieci i młodzieży Dokładna ocena bólu u dzieci ma kluczowe znaczenie dla skutecznego leczenia bólu. Opracowano kilka narzędzi do oceny poziomu bólu u pacjentów pediatrycznych, przy czym wynik FLACC (Face, Legs, Activity, Cry, Consolability) jest jednym z najczęściej stosowanych. Skala FLACC ocenia pięć kryteriów, z których każde jest oceniane w skali od 0 do 2, co daje łączny wynik w zakresie od 0 do 10. To narzędzie jest szczególnie przydatne dla małych dzieci lub tych, które nie są w stanie komunikować swojego bólu werbalnie, umożliwiając pracownikom służby zdrowia odpowiednie dostosowanie strategii leczenia bólu. Odpowiedni dobór opatrunku w celu zminimalizowania bólu i niepokoju Wybór odpowiedniego opatrunku jest kolejnym ważnym elementem opieki nad pacjentami z oparzeniami u dzieci, ponieważ może znacząco wpłynąć na poziom bólu, niepokój i ogólne zadowolenie pacjenta. Wytyczne EBA zalecają wybór opatrunków, które są delikatne dla rany i otaczającej skóry i można je pozostawić na miejscu przez kilka dni. Takie opatrunki minimalizują częstotliwość zmian opatrunków, zmniejszając związany z tym ból i niepokój dziecka. Zaawansowane opatrunki na bazie silikonu nie przylegają do wilgotnego łożyska rany, delikatnie przylegają do suchej skóry i minimalizują ból i uszkodzenia podczas usuwania, dlatego są preferowane w celu zapewnienia optymalnego gojenia i komfortu pacjenta, szczególnie w przypadku dzieci. W niedawnym konsensusie chirurgów zajmujących się oparzeniami z regionu Azji i Pacyfiku2 opatrunki Mepilex Ag były szczególnie cytowane i wysoce zalecane, ponieważ delikatnie przylegają, wchłaniają wysięk i dostarczają srebro do rany, przyczyniając się do zmniejszenia liczby infekcji. Był on szczególnie zalecany dla dzieci i młodzieży ze względu na zmniejszenie bólu zgłaszanego podczas zdejmowania opatrunku. Znaczenie edukacji rodziców i opiekunów Edukacja rodziców i opiekunów jest podstawą skutecznej opieki nad pacjentami z oparzeniami u dzieci. EBA stwierdza, że poinformowani i zaangażowani opiekunowie mogą lepiej wspierać proces powrotu dziecka do zdrowia. Edukacja powinna obejmować techniki leczenia ran, objawy infekcji, strategie radzenia sobie z bólem oraz znaczenie wizyt kontrolnych. Wyposażenie opiekunów w wiedzę daje poczucie kontroli i kompetencji, co może pozytywnie wpłynąć na emocjonalną i fizyczną podróż dziecka do uzdrowienia. Wytyczne i specjalistyczna opieka w celu uzyskania najlepszych wyników leczenia oparzeń u dzieci Oparzenia u dzieci i młodzieży stanowią wyjątkowe wyzwanie, które wymaga specjalistycznego i kompleksowego podejścia do opieki. Stosując się do ustalonych wytycznych, takich jak te opracowane przez Europejskie Stowarzyszenie Leczenia Oparzeń, pracownicy służby zdrowia mogą skutecznie reagować na złożone potrzeby pacjentów z oparzeniami u dzieci. Dzięki specjalistycznej, specjalistycznej opiece, odpowiednim narzędziom do oceny bólu, starannemu doborowi opatrunków i solidnej edukacji opiekunów, droga do powrotu do zdrowia może być mniej zniechęcająca zarówno dla dzieci, jak i ich rodzin.
-
Wound care | 3 min read Charakterystyka idealnego opatrunku na oparzenia
Oparzenia stanowią poważny globalny problem zdrowotny, a Światowa Organizacja Zdrowia szacuje około 11 milionów przypadków rocznie, co prowadzi do około 180 000 zgonów. Prawie połowa tych incydentów ma miejsce w Azji, szczególnie w krajach takich jak Chiny i Indie1. Skuteczne leczenie ran oparzeniowych ma kluczowe znaczenie dla zapobiegania powikłaniom, takim jak infekcje, opóźnione gojenie i nadmierne blizny. Kluczowym elementem skutecznego leczenia oparzeń jest wybór odpowiedniego opatrunku na oparzenia. Idealny opatrunek na oparzenia powinien posiadać określone cechy, które optymalizują proces gojenia i wspierają pozytywne wyniki leczenia pacjenta2. Idealna charakterystyka opatrunku na oparzenia W raporcie pt. "Ocena i leczenie ran oparzeniowych w regionie Azji i Pacyfiku (APAC): raport ze spotkania konsensusu1", globalne badanie dotyczące leczenia oparzeń i idealnego opatrunku na oparzeniaprzeprowadzone przez Nischwitza i wsp.2 oraz wytyczne praktyczne Międzynarodowego Towarzystwa Urazów Oparzeniowych (ISBI)3 zidentyfikowano szereg kluczowych cech, które przyczyniają się do wspólnego zrozumienia, co składa się na idealny opatrunek na oparzenia: Brak zrostu/brak przylegania do łożyska rany Opatrunki, które przylegają do łożyska rany, mogą powodować uraz po usunięciu, prowadząc do bólu i potencjalnego uszkodzenia nowo powstałej tkanki. Nieprzylegające opatrunki, takie jak zaawansowane opatrunki na bazie silikonu, są zaprojektowane tak, aby zminimalizować ten problem, zapewniając zmianę opatrunku przy mniejszym bólu i zmniejszając ryzyko uszkodzenia gojącej się tkanki. Mniej bólu Leczenie bólu jest kluczowym aspektem leczenia oparzeń. Opatrunek powinien być łatwy do nałożenia i usunięcia, nie powodując przy tym dodatkowego dyskomfortu. Dodatkowo, zminimalizowanie częstotliwości zmian opatrunku i stosowanie nieprzylegających materiałów może dodatkowo złagodzić ból. Mniej zmian opatrunków Pacjenci nie tylko odczuwają mniejszy ból i dyskomfort związany z mniejszą liczbą zmian opatrunków, ale pracownicy służby zdrowia i systemy czerpią korzyści z opatrunków, które mogą pozostać na miejscu przez dłuższy czas. Pozwala to również pracownikom służby zdrowia odzyskać cenny czas. Mniejsza liczba zmian opatrunku może również przyczynić się do lepszych wyników, wspierając niezakłócone gojenie się ran. Wysoka chłonność/zwalczanie wysięku Rany oparzeniowe wytwarzają wysięk o różnym natężeniu. Idealny opatrunek powinien skutecznie radzić sobie z wysiękiem, wchłaniając nadmiar płynu, jednocześnie utrzymując wilgotne środowisko rany dla optymalnego gojenia. Ta równowaga zapobiega maceracji otaczającej skóry i zmniejsza częstotliwość zmian opatrunku, minimalizując zakłócenia rany. Przeciwinfekcyjne/barierowe przed infekcją Rany oparzeniowe są bardzo podatne na infekcje. Idealny opatrunek powinien stanowić fizyczną barierę przed zanieczyszczeniem mikrobiologicznym. Niektóre zaawansowane opatrunki są impregnowane środkami przeciwdrobnoustrojowymi, takimi jak srebro, aby jeszcze bardziej zmniejszyć ryzyko infekcji. Optymalne gojenie wspomagane przez wybór opatrunku na oparzenia Wybór odpowiedniego opatrunku na oparzenia jest kluczowym elementem skutecznego leczenia ran oparzeniowych. Idealny opatrunek powinien obejmować cechy opisane powyżej, aby sprzyjać optymalnemu gojeniu, zapobiegać powikłaniom i zwiększać komfort pacjenta. Wybór opatrunku może się różnić w zależności od specyfiki urazu, w tym głębokości i rozległości rany, ogólnego stanu zdrowia pacjenta oraz dostępnych zasobów. Pracownicy służby zdrowia powinni oceniać każdy przypadek indywidualnie, aby określić najbardziej odpowiedni opatrunek, upewniając się, że jest on zgodny z zasadami skutecznego leczenia oparzeń i przyczynia się do uzyskania najlepszych możliwych wyników dla pacjenta.
-
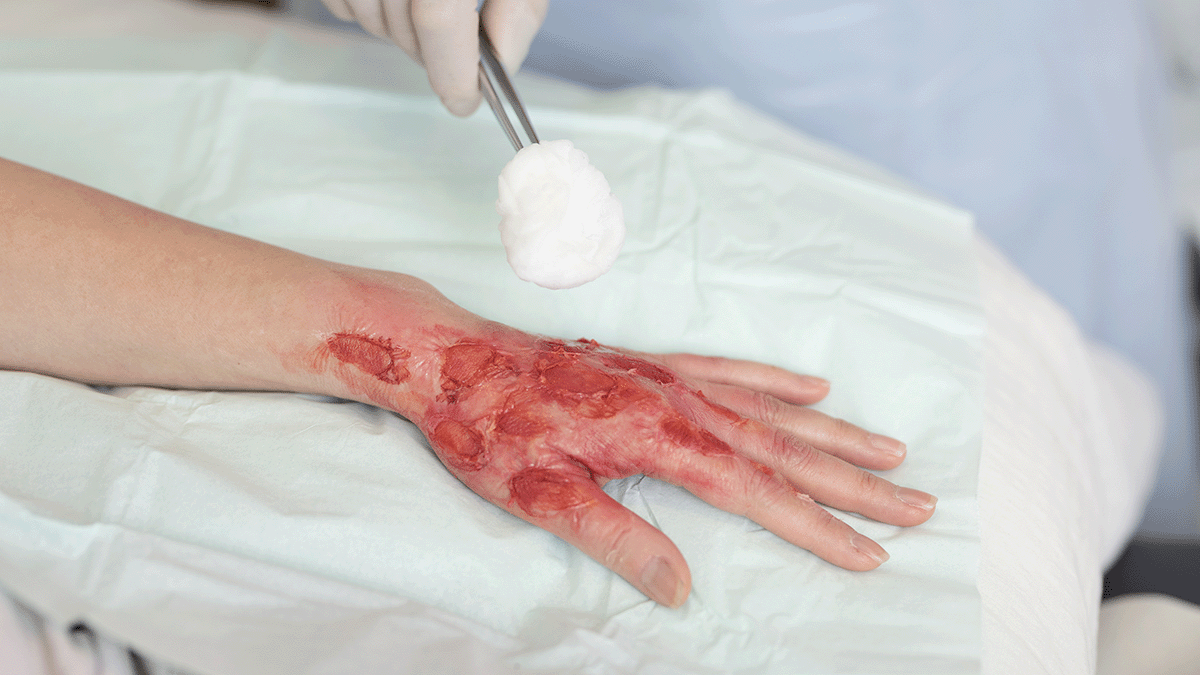
Wound care | 4 min read Minimalizacja ryzyka infekcji w leczeniu oparzeń
Oparzenia i leczenie oparzeń Według Europejskiego Towarzystwa Oparzeń oparzenie jest złożonym urazem, który wymaga multidyscyplinarnej i ciągłej terapii. 1 Złożoność leczenia oparzeń jest spotęgowana przez wysokie ryzyko infekcji w przypadku oparzeń, przy czym zakażenie ran oparzeniowych i sepsa są jednymi z głównych przyczyn zachorowalności i śmiertelności u pacjentów z oparzeniami. cyfra arabska Kluczowe strategie leczenia oparzeń i zapobiegania zakażeniom Kluczowe strategie leczenia oparzeń i zapobiegania zakażeniom zawarte w "Europejskich wytycznych dotyczących leczenia oparzeń" Europejskiego Stowarzyszenia Oparzeń (wersja 4, 2017)1 wskazują, że istnieje wiele skutecznych sposobów podejścia do minimalizacji ryzyka infekcji w leczeniu oparzeń. Niektóre z tych strategii obejmują: Szybka wstępna ocena rany: Szybka i dokładna ocena ran oparzeniowych ma kluczowe znaczenie. Wczesne oczyszczenie - usunięcie martwiczej tkanki - zmniejsza substrat dostępny do namnażania się bakterii. W europejskich wytycznych praktycznych podkreślono, że "wczesne wycięcie ran oparzeniowych zmniejsza liczbę zakażeń i poprawia wyniki". Po oczyszczeniu konieczne jest odpowiednie pokrycie rany, czy to za pomocą opatrunków, czy przeszczepów skóry, w celu ochrony łożyska rany przed inwazją drobnoustrojów. Higiena rąk i techniki aseptyki: Ścisłe przestrzeganie protokołów higieny rąk jest podstawą zapobiegania infekcjom. Pracownicy służby zdrowia powinni przeprowadzać dezynfekcję rąk przed i po każdym kontakcie z pacjentem. Wytyczne zalecają, aby "podczas zabiegów leczenia ran stosować techniki aseptyki, aby zapobiec zanieczyszczeniu krzyżowemu". Obejmuje to stosowanie sterylnych rękawiczek, narzędzi i opatrunków podczas leczenia ran. Kontrola środowiska: Utrzymanie czystego i kontrolowanego środowiska w jednostkach spalania ma kluczowe znaczenie. Wytyczne podkreślają znaczenie "regularnego czyszczenia i dezynfekcji powierzchni i sprzętu w celu zminimalizowania zanieczyszczenia środowiska". Wdrożenie protokołów izolacji dla pacjentów z opornymi infekcjami i zapewnienie odpowiednich systemów wentylacji może jeszcze bardziej zmniejszyć ryzyko zakażeń szpitalnych. Nadzór i monitorowanie: Aktywny nadzór nad posiewami ran i monitorowanie objawów infekcji umożliwiają wczesne wykrycie i interwencję. Wytyczne zalecają "przeprowadzanie regularnych ocen mikrobiologicznych w celu ukierunkowania ukierunkowanej terapii przeciwdrobnoustrojowej". Ponadto monitorowanie objawów klinicznych pacjentów, takich jak gorączka, zwiększony wysięk z rany lub nieoczekiwany ból, może skłonić do terminowych badań i dostosowania leczenia. Zarządzanie antybiotykami: Rozsądne stosowanie antybiotyków ogólnoustrojowych jest niezbędne, aby zapobiec rozwojowi opornych organizmów. Wytyczne zalecają, aby "antybiotykoterapia opierała się na wynikach posiewów i ograniczała się do potwierdzonych zakażeń". Odżywianie: Odżywianie wspomaga układ odpornościowy i wspomaga gojenie się ran. Wytyczne stwierdzają, że "należy rozpocząć wczesne wsparcie żywieniowe, aby sprostać zwiększonemu zapotrzebowaniu metabolicznemu pacjentów z oparzeniami". Obejmuje to odpowiednie spożycie białka oraz suplementację witamin i minerałów niezbędnych do funkcjonowania układu odpornościowego. Edukacja pacjentów: Edukowanie pacjentów i ich rodzin na temat środków zapobiegania zakażeniom, takich jak właściwe techniki leczenia ran i objawów infekcji, umożliwia im aktywny udział w opiece. W wytycznych podkreślono, że "zaangażowanie pacjenta w opiekę może poprawić przestrzeganie praktyk kontroli zakażeń". Środki przeciwdrobnoustrojowe, takie jak srebro: Miejscowe środki przeciwdrobnoustrojowe mogą odgrywać znaczącą rolę w zapobieganiu infekcjom ran. W szczególności opatrunki na bazie srebra są szeroko stosowane ze względu na ich szerokie spektrum właściwości przeciwdrobnoustrojowych. Recenzja "Srebro w leczeniu ran – przyjaciel czy wróg?" 3 omawia skuteczność srebra, zauważając, że "opatrunki zawierające srebro mogą zmniejszać obciążenie bakteryjne ran". Jednak ostrzega również przed potencjalną cytotoksycznością, zalecając, że "korzyści płynące ze srebra należy rozważyć w stosunku do możliwego niekorzystnego wpływu na gojenie się ran". Dlatego dobór opatrunków przeciwbakteryjnych powinien być zindywidualizowany, biorąc pod uwagę takie czynniki, jak wielkość rany, głębokość i ogólny stan pacjenta. Wytyczne zalecają stosowanie opatrunków przeciwbakteryjnych na rany oparzeniowe zagrożone kolonizacją i infekcjami. Krem z sulfadiazyną srebra (SSD) jest rodzajem antybiotyku, który leczy oparzenia drugiego i trzeciego stopnia, ale wiąże się z najgorszymi wynikami w leczeniu oparzeń pod względem infekcji i nabłonka. Tymczasem stwierdzono, że opatrunki zawierające srebro są lepsze od SSD i opatrunków niezawierających srebra na oparzenia pod względem nabłonkania, infekcji, bólu i kosztów. Właściwe stosowanie opatrunków zawierających srebro jest niezbędne do optymalnego gojenia się ran. Ponowne przemyślenie protokołów zmiany opatrunku: Ponieważ stosowanie opatrunku z SSD wymaga większej częstotliwości zmian opatrunku, istnieje zwiększone ryzyko zakażenia krzyżowego1. Biorąc pod uwagę rosnącą świadomość na temat wspierania niezakłóconego gojenia się ran, ponowne przemyślenie częstotliwości zmian opatrunków i protokołów zmiany opatrunków jest kolejną kluczową strategią zapobiegania zakażeniom. Wielotorowe podejście do minimalizacji ryzyka infekcji w oparzeniach Minimalizacja ryzyka zakażenia w leczeniu oparzeń wymaga wieloaspektowego podejścia, które obejmuje staranne leczenie ran, przestrzeganie protokołów kontroli zakażeń i higieny, kontrolę środowiska, monitorowanie, rozsądne stosowanie antybiotyków, wsparcie żywieniowe, zaangażowanie pacjenta i odpowiednie stosowanie środków przeciwdrobnoustrojowych, takich jak opatrunki zawierające srebro, gdy jest to korzystne. Wdrażając te strategie, pracownicy służby zdrowia mogą znacznie poprawić wyniki leczenia pacjentów z oparzeniami, zmniejszając obciążenie infekcjami i ułatwiając optymalne gojenie.
